Welche Therapie hilft bei Dekubitus Grad II ?
Nur wenn die Ursache beseitigt ist, hat die Wunde eine Chance zu heilen. Der erste und wichtigste Schritt ist daher, für Druckentlastung zu sorgen (Kausaltherapie). Lagerungshilfen wie zum Beispiel Kissen und Keile und spezielle Dekubitusmatratzen helfen, den Druck auf eine möglichst große Fläche zu verteilen. Dazu gehören auch regelmäßige Positionsverlagerungen. Danach kümmern sich Ärzte und Pflegepersonal um die Versorgung der Wunde (Kausaltherapie). Damit die Patienten eine phasengerechte Wundversorgung erhalten, müssen sowohl der Zustand der Wunde als auch die einzelnen Maßnahmen (wie zum Beispiel Druckentlastung, Schmerztherapie, Hautpflege etc.) exakt dokumentiert werden.
Info
Standardisierte Wunddokumentation
Die standardisierte Wunddokumentation gehört zu den Expertenstandards in der Pflege. Mit ihrer Hilfe sind Ärzte in der Lage, den oft schwierigen Verlauf der Heilung zu beurteilen. Außerdem können sie sich mit der Wunddokumentation juristisch absichern.
Was bedeutet phasengerechte Wundversorgung?
Für die Behandlung einer Wunde ist entscheidend, in welchen Phasen sich die Wundheilung befindet. Man unterscheidet hier drei Phasen:
• Exsudation (Blutstillung und Wundreinigung).
• Granulation (Aufbau von neuen Gefäßen und Gewebe).
• Epithelisierung (Wundverschluss durch neues Gewebe, Narbenbildung)
Dementsprechend arbeiten Wundexperten bei der Wundversorgung nach folgenden Grundsätzen:
• Débridement – die Wunde reinigen und abgestorbenes Gewebe entfernen.
• Förderung des Granulationsgewebes – die Wunde feuchthalten.
• Förderung der Epithelisierung (Epithel ist die oberste Zellschicht des Haut- und Schleimhautgewebes) – Feuchthalten und Schutz des Epithels beim Verbandswechsel.
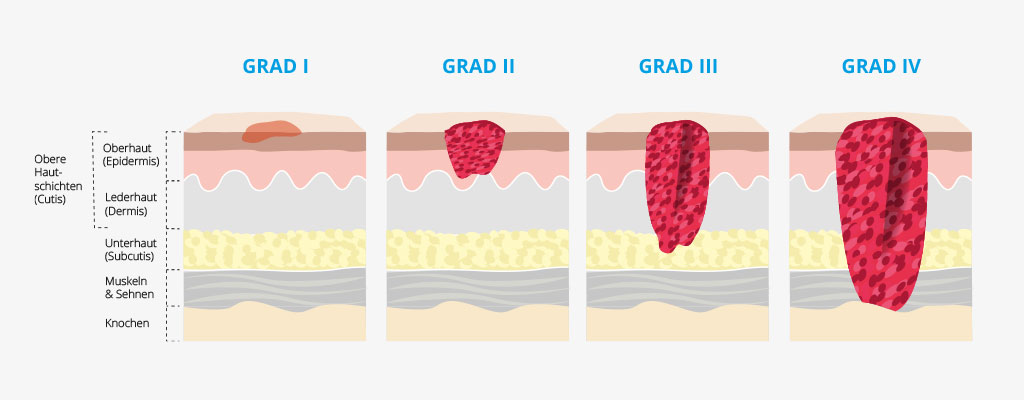
Ein Dekubitus Grad II zeigt sich zwar noch als flache Wunde, kann aber trotzdem mit Fibrin (Blutresten), Hautfetzen oder einer Hautblase bedeckt sein. Diese Reste müssen zunächst entfernt werden. Das gelingt mit verschiedenen Methoden der Wundreinigung, zum Beispiel durch ein chirurgisches Debridement, ein mechanisches Debridement, ein enzymatisches Debridement oder schließlich ein biochirurgisches Debridement.
Bei einem Dekubitus Grad II treten Wundsekrete – der Fachausdruck lautet Exsudat – nur in relativ geringen Mengen aus. Wundauflagen wie zum Beispiel Hydrokolloidverbände bzw. selbstklebende Hydrokolloidplatten genügen daher meistens als Mittel der ersten Wahl. Wenn die Verbände das Wundsekret absorbieren, bildet sich ein Gel. Es begünstigt zum einen die Wundheilung, zum anderen können Pflegekräfte so leichter die Verbände wechseln. Außerdem schonen die Verbände gleichzeitig das Gewebe im Umkreis der Wunde.
Info
Eine moderne Wundversorgung basiert auf sogenannten hydroaktiven oder feuchten Wundverbänden. Sie halten die Region um die Wunde herum feucht. Feuchte Wundverbände beschleunigen die Heilung.